婦人科検診は、がんを早期に発見するだけでなく、女性の健康を総合的に守る大切な検診です。
諸外国では高い受診率を維持しているものの、日本では、子宮頸がん検診の受診率は37.7%、乳がん検診の受診率は36.4%と極めて低いのが現状です。
「症状がないから大丈夫」「恥ずかしい」「忙しくて時間がない」といった理由で、受診を先延ばしにしてしまう女性も多くいます。
しかし、症状が出てからでは手遅れになる場合もあるため、定期的な検診は命を守るためにも重要です。
今回は「子宮頸がん検診」「乳がん検診」について解説します。
働く女性のがん罹患率
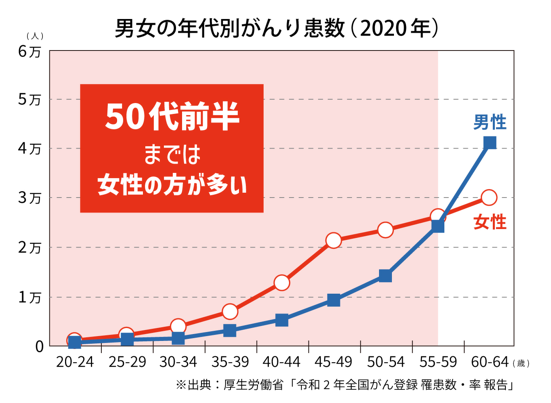
働く世代の男女において、がんになる方が多いのは実は女性です。
がんと聞くと男性の方が罹患しやすいというイメージを持っている方もいますが、実は、50代前半までは女性の方ががんになる方が多いのです。50代後半になってくると、逆転して男性のほうががんになる方が増えてきます。
下のグラフからもわかるように、働く世代の女性は特に、がん検診を受けるなど自身の健康について目を向けていただく必要があります。
婦人科検診の種類と方法
婦人科検診には主に「子宮頸がん検診」「乳がん検診」があります。それぞれ特徴や対象年齢、方法が異なるので、順に紹介します。
子宮がん検診
子宮頸がん検診の方法は大きく2つに分かれます。細胞診検査とHPV検査です。
細胞診検査:細胞をとり顕微鏡で観察する検査
子宮頸部をブラシでこすって細胞を採取します。
・対象年齢:20~69歳
・検診間隔:2年に1回
・特徴:子宮頸がん罹患率を減少させる効果があるという確実な証拠があるため、実施を推奨されています。
具体的には、検診を受けた人が40%以上の地区では、子宮頸がん死亡率が63.5%減少したのに対して、検診を受けた人が10%台の地区では、子宮頸がん死亡率減少は33.3%にとどまっていることが報告されています。
HPV検査:原因となるHPV(ヒトパピローマウイルス)に感染していないかどうかを調べる検査
細胞診検診と同様、子宮頸部をブラシでこすって採取します。
・対象年齢:30~60歳
・検診間隔:5年に1回
・特徴:子宮頸がんの主な原因であるハイリスク型HPVの感染有無を直接確認できる点が大きな特徴です。
細胞診検査よりも感度が高く、前がん病変やがんのリスクを早期に把握できることが知られています。
一方で、HPV感染は一時的に自然消失する場合も多く、すべてががんに進展するわけではありません。
そのため、陽性であっても直ちに治療が必要になるわけではなく、精密検査や経過観察が行われます。
※ただし、HPV検査については、特定の要件を満たした自治体のみでしか検査を行えないため、実施している自治体には限りがあります。希望される方は必ずご確認ください。
乳がん検診
乳がん検診の方法も大きく2つに分かれます。マンモグラフィ検査と超音波検査です。
マンモグラフィ検査:乳房専用のレントゲンで、乳房を板で挟んで検査を実施
対象年齢:40歳以上
検診間隔:2年に1回
特徴:痛みを伴うことが多いですが、乳がん死亡率を減らすことが科学的に証明された検査であり、メリットが大きい検査となっています。
超音波検査では発見しにくい、微細な石灰化したがんや、触ってもしこりとわからないようなタイプの乳がんも見つけることもできます。
超音波検査:エコーを用いた検査
対象年齢:40歳以上
検診間隔:2年に1回
特徴:乳腺の濃度に影響をうけない、また放射線による被ばくがないため超音波検査のため妊娠中でも実施可能です。
また、小さな病変やしこりの性質を確認することができます。乳腺の密度が高い方だとマンモグラフィ検査だけでは、しこりが見えにくい場合もあるため、超音波検査を組み合わせて行うと、検診の制度が上昇します。
上記2つの検診の対象年齢や受診間隔を記載しましたが、何かしらの気になる症状があれば検診またずに受診をしてください。
おわりに
婦人科検診は、症状がなくても定期的に受けることで、将来の健康を守る強力な手段となります。
20代からの定期的な受診が、安心できる日々を支える第一歩です。
「まだ大丈夫」と思っていても、少しの勇気で自分の健康を守ることができます。自分に合った検診を理解し、無理なく生活に取り入れていきましょう。
<参考>
・がん対策推進企業アクション「検査の実施状況」
・厚生労働省「令和2年全国がん登録罹患数・率報告」
・国立研究開発法人国立がん研究センターがん対策情報センターがん情報サービス「子宮がん検診」